Accueil les enfants sur Lambersart
du Lundi au vendredi de 6h30 à 19h.
Date de création : 03.02.2014
Dernière mise à jour :
01.12.2016
1708 articles
Rubriques
>> Toutes les rubriques <<
· Activités - Les couleurs (31)
· L'enfant - Les maladies contagieuses (13)
· L'enfant - Le bébé (12)
· L'enfant - Le soleil (3)
· Utiles - Rupture de contrat (7)
· Activités - Personnage à habiller (14)
· Coloriages - Été - Pique nique (2)
· Coloriages - Animaux - Étoiles de mer (4)
· Coloriages gommettes - Hiver (18)
· Coloriages gommettes - Noël (23)
· Ass mat - auparadisdesboutschoux
· Ass mat - les craies de nino
· Ass mat - lespetitsloulousbricoleurs
· Ass mat - nounouflo91
· cheznounoucricri
· lesminipoups
· Pâtisseries - Les patisseries de Loreen
· Pätisseries - Mangez moi
Abonnement au blog
Rechercher
- · tache orange pied enfant erytheme infectieux
- · bouton rouge sur les pommettes des mains et des pied
- · bouton aux pieds qui se propage
- · rougeur main demangeaison
- · roseole
- · herpès main
- · eruption boutons pieds
- · boutons plante des pieds
- · bouton pied main bouche
- · les bouton sur les pieds
L'enfant - Les maladies contagieuses
La gastroentérite - Très contagieuse
Les symptômes
Votre enfant :
- souffre de diarrhée;
- a des nausées et vomit parfois;
- a moins d’appétit;
- a peut-être de la fièvre;
- présente peut-être des signes de déshydratation.
Demandez une aide médicale d’urgence (9-1-1) si votre enfant :
- vomit plus de 6 ou 7 fois par jour;
- a la langue sèche;
- souffre d’une forte fièvre;
- semble moins uriner ou a des selles contenant un peu de sang;
- son abdomen est tendu et sensible ;
- présente des signes de déshydratation.
Consulter le médecin si votre enfant souffre toujours de diarrhée au bout de 7 jours.
Qu’est-ce que la gastroentérite?
La gastroentérite (appelée communément gastro) est une inflammation du système digestif, le plus souvent causée par une infection d’origine virale. Sa complication principale est la déshydratation, qui peut survenir rapidement chez les très jeunes enfants.
Un enfant qui présente des signes de déshydratation ou qui vomit plus de 6 ou 7 fois par jour doit être vu par un médecin dans les heures qui suivent.
Reconnaître les signes d’une déshydratation
La déshydratation est la perte de liquides organiques, composés d’eau et de sels minéraux, et nécessaires au bon fonctionnement du corps humain.
En cas de déshydratation légère, on note une diminution de la quantité d’urine, de salive, ainsi que des larmes au moment des pleurs. La couleur de l’urine est plus foncée, et la peau, la bouche et la langue sont sèches.
Si la déshydratation s’accentue, les yeux peuvent devenir creux ou renfoncés, et l’état de santé général peut décliner.
Âge : la gastroentérite peut toucher les personnes de tout âge, mais elle est plus fréquente chez les nourrissons et chez les jeunes enfants. Durée de la maladie : en général, de 3 à 5 jours. Cependant, il faut souvent compter 1 semaine pour que les selles redeviennent complètement normales. Période de contagion :la gastroentérite d’origine virale est très contagieuse, et ce, aussi longtemps que l’enfant a des symptômes. Mode de transmission : par contact direct (vomissures et selles) ou indirect (surfaces et objets contaminés : serviettes, débarbouillettes, gants de toilette, toilette, verres et ustensiles, jouets, etc.). |
La prescription du médecin
Les médicaments contre la nausée, contre les vomissements et contre la diarrhée ne sont pas recommandés en cas de gastroentérite. Certains d’entre eux peuvent même aggraver la maladie et entraîner des effets secondaires importants chez les enfants.
Quant aux antibiotiques, ils sont inutiles dans les cas de gastro virale. Parfois, le médecin demande une analyse des selles afin de déterminer la nature de l’infection. S’il s’agit d’une bactérie ou d’un parasite, et non d’un virus, il prescrira un traitement approprié (antibiotique ou antiparasitaire).
Avant toute chose, le médecin voudra s’assurer que votre enfant ne se déshydrate pas. Un enfant déshydraté doit consulter rapidement. Parfois, il peut souffrir d’une carence temporaire en lactase. Dans un tel cas, le médecin peut recommander la consommation d’un lait sans lactose.
Si votre enfant vomit
- S’il est allaité, donnez-lui le sein plus souvent, mais moins longtemps. Vous pouvez aussi alterner un boire au sein et un boire au biberon contenant une solution électrolytique (c’est-à-dire de réhydratation; voir encadré).
ou
- S’il s’agit d’un nourrisson nourri au biberon seulement, continuez à lui donner sa préparation habituelle, mais plus souvent et en plus petite quantité. Alternez sa préparation habituelle avec un biberon de solution électrolytique.
ou
- S’il mange des aliments solides, faites-lui suivre une diète liquide pendant les 4 à 6 premières heures. Donnez-lui une solution électrolytique. Il est déconseillé de lui donner des « boissons pour sportifs » de type Gatorade. Elles ne renferment pas la bonne combinaison d’eau, de sucre et de sels minéraux, et pourraient même aggraver les symptômes. Évitez aussi les boissons gazeuses (même dégazées) et des jus de fruits.
- Il est important que la nourriture solide soit réintroduite assez rapidement dans son régime pour éviter qu’il souffre de dénutrition. Ne le privez pas de lait (sauf dans les cas de diarrhée importante) ni d’autres aliments pendant plus de 6 à 12 heures.
Quel que soit le mode alimentaire des enfants, la règle est la même pour tous : il faut leur donner suffisamment de liquide pour prévenir leur déshydratation. Afin de diminuer les nausées et les vomissements de votre enfant, faites-lui boire de très petites doses de liquide à des intervalles très rapprochés. Les quantités varient selon l’âge :
- Moins de 6 mois : de 30 ml à 90 ml (de 1 oz à 3 oz) par heure, soit environ 5 ml (1 c. à thé) toutes les 5 minutes. Augmentez cette quantité graduellement en rallongeant les intervalles, selon la tolérance de votre bébé.
- De 6 mois à 2 ans : de 90 ml à 125 ml (de 3 oz à 4 oz) par heure, soit environ 10 ml (2 c. à thé) toutes les 5 minutes. Augmentez cette quantité graduellement en rallongeant les intervalles, selon la tolérance de votre petit.
- Plus de 2 ans : de 125 ml à 250 ml (de 4 oz à 8 oz) par heure, soit environ 15 ml (1 c. à table) toutes les 5 minutes. Augmentez cette quantité graduellement en rallongeant les intervalles, selon la tolérance de votre bébé.
Les solutions électrolytiques vendues en pharmacie |
Ces préparations (Pedialyte, Infalyte ou Kaoelectrolyte) servent à prévenir la déshydratation, empêchant ainsi que l’enfant manque de sels minéraux essentiels (électrolytes). Une fois le contenant ouvert, les solutions ne se conservent que 48 heures au réfrigérateur. Les sachets de poudre ou les solutions sous forme glacée se gardent plus longtemps. Vérifiez les dates de péremption. Les médecins recommandent d’utiliser les préparations commerciales. Si vous n’en avez pas sous la main - pendant la nuit, par exemple, et donc en attendant l’ouverture de la pharmacie -, vous pouvez préparer une solution de réhydratation de secours à la maison. Vous devez respecter rigoureusement les proportions suivantes :
|
Si votre enfant ne vomit plus ou s’il vomit très peu (qu’il ait ou non la diarrhée)
- Ramenez-le graduellement à une alimentation normale dans les 4 à 12 heures suivant la fin de ses vomissements (ce qui devrait aider à faire cesser ses diarrhées).
- S’il est nourri au sein ou au biberon, reprenez la fréquence habituelle de ses boires.
- S’il mange des aliments solides, reprenez graduellement son régime quotidien. Donnez-lui d’abord de petites quantités plusieurs fois par jour (5 ou 6 repas). Privilégiez les aliments faciles à digérer, tels que le riz, la banane, la pomme de terre, le bouillon, la compote de pommes et le yogourt.
Après 24 heures, selon son régime, vous pouvez lui donner aussi d’autres aliments, comme des oeufs et du fromage, de la viande tendre, ainsi que des fruits et des légumes cuits, sauf ceux qui contiennent beaucoup de fibres (prune, pruneau, raisin, fraise, cerise, ananas, céleri, chou, panais, tomate).
De « bonnes bactéries »! Pour soulager la diarrhée et rétablir l’équilibre de la flore intestinale, il peut être indiqué de donner à l’enfant un probiotique (comme Bio-K® ou Lactibiane®). Ces « bonnes bactéries » peuvent aussi aider à prévenir la gastroentérite. |
Le vaccin qui protège contre la gastro à rotavirus, la plus fréquente chez les nourrissons, fait maintenant partie du calendrier de vaccination systématique.
Le vaccin, donné par la bouche sous forme liquide, est destiné aux bébés de six semaines à sept mois. Deux doses sont nécessaires pour qu’ils soient bien protégés.
Même vacciné, il est toutefois possible qu’un enfant contracte la gastro puisque le vaccin protège uniquement contre le rotavirus. D’autres virus peuvent causer la maladie.
Pour réduire le risque de propagation du virus
Très contagieuse, la gastroentérite se propage rapidement chez les tout-petits qui se retrouvent la plupart du temps en groupe, à la garderie. Voici quelques mesures pour en limiter la propagation :
- Lavez et désinfectez les objets et les lieux qui ont été en contact avec les vomissures ou avec les selles de votre enfant, comme la toilette.
- Assurez-vous que votre enfant se lave les mains soigneusement et fréquemment, surtout après être allé aux toilettes et avant de manger (faites-le pour lui s’il est trop jeune).
- Veillez à ce que toutes les personnes qui sont en contact avec votre enfant se lavent aussi les mains. Lavez-vous les mains après l’avoir amené aux toilettes, après avoir changé sa couche, etc., et avant de le nourrir, de lui donner un médicament, etc.
Pour prévenir la gastroentérite bactérienne (intoxication alimentaire)
La majorité des cas de gastroentérite sont d’origine virale, mais il se peut que votre enfant contracte une gastro après avoir consommé de l’eau ou un aliment contaminé. Il s’agit alors d’une intoxication alimentaire. Voici comment en diminuer les risques :
- Évitez de boire de l’eau d’un ruisseau ou d’une source si vous n’êtes pas sûr qu’elle soit potable. Buvez de l’eau en bouteille, particulièrement pendant un voyage à l’étranger.
- Appliquez les règles d’hygiène de base à la cuisine. Lavez les fruits et les légumes à l’eau courante avant de les apprêter. Désinfectez les surfaces qui ont été en contact avec de la viande ou du poisson crus. Assurez-vous que la viande est bien cuite avant de la manger.
- Éloignez les bols et les litières des animaux domestiques des endroits où les repas sont préparés et consommés. Les reptiles, les tortues et les lézards peuvent être une source d’infections microbiennes occasionnant une diarrhée.
- En cas de voyage dans les pays tropicaux, ne buvez que de l’eau embouteillée. Pelez les fruits vous-même et évitez les aliments qui ont probablement été lavés à l’eau courante.
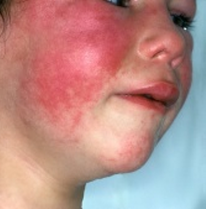
L'érythème infectieux (5eme maladie)
Les symptômes
Votre enfant :
- présente les symptômes généraux d’un rhume (fièvre, toux sèche, nez qui coule) ou d’une grippe (fatigue, douleurs musculaires, fièvre);
- a les joues très rouges;
- a des éruptions rosacées en forme de dentelle; elles se situent sur ses membres, principalement, et s’étendent vers ses extrémités;
- a des éruptions, souvent accompagnées de démangeaisons, qui surviennent parfois après une exposition à la chaleur ou au soleil.
Consultez le médecin si votre enfant :
- a mal aux articulations;
- a une température qui excède 38,9 °C (102 °F);
- souffre déjà d’anémie ou d’un affaiblissement du système immunitaire.
Consultez également si vous êtes enceinte et si vous avez été exposée à un enfant infecté.
Qu’est que l’érythème infectieux?
L’érythème infectieux, appelé aussi cinquième maladie, est une infection des voies respiratoires supérieures (nez, bouche, pharynx, larynx) causée par un virus, le parvovirus humain B19. La maladie est généralement sans danger et guérit d’elle-même, sans laisser de séquelles. Il peut même arriver qu’une infection au parvovirus passe inaperçue et qu’elle soit confondue avec un rhume ou une grippe. L’enfant ne se sent généralement pas très malade. Chez les personnes plus âgées, l’infection peut causer des douleurs aux articulations.
L’infection au parvovirus ralentit la formation des globules rouges du sang, ce qui est sans conséquence chez la plupart des enfants. Cependant, cela peut causer des complications chez un enfant déjà anémique, ou dont le système immunitaire est affaibli par une maladie ou par une médication spécifique.
L’organisme est protégé à vie (immunisé) après une infection. Durant la grossesse, surtout durant sa première moitié, il peut arriver qu’une infection au parvovirus occasionne des complications chez une femme qui n’a jamais été infectée auparavant.
Âge : les enfants de 5 ans à 15 ans sont particulièrement touchés, mais le virus peut infecter des enfants plus jeunes ou des adultes. Durée de la maladie : de 1 à 3 semaines. Période d’incubation : de 4 à 28 jours. Mode de transmission : par des gouttelettes de sécrétion en suspension dans l’air lorsqu’une personne infectée tousse, éternue ou postillonne ou par contact avec des objets ou les mains d’une personne infectée. Période de contagion : l’enfant est contagieux durant la période d’incubation et la première phase de la maladie, généralement assimilée à un rhume ou à une grippe; il cesse de l’être dès que les éruptions apparaissent. Quarantaine : en théorie, il est inutile de garder l’enfant à la maison s’il se sent assez bien pour aller à garderie ou à l’école, puisqu’il n’est généralement plus contagieux lorsque l’éruption se déclare. |
La prescription du médecin
Aucun traitement médical n’est requis, sauf si les symptômes sont importants ou s’il y a des complications.
Soins et conseils pratiques
- Favorisez les activités calmes et le repos.
- Donnez souvent à boire à votre enfant : de l’eau, du jus, de la soupe.
- Pour soulager sa douleur et sa fièvre, donnez-lui de l’acétaminophène (Tylenol®, Tempra®, Panadol®, etc.) ou de l’ibuprofène (Advil®, Motrin®, etc.) en vous conformant aux indications et en respectant les doses recommandées en fonction de l’âge. Ne donnez pas d’ibuprofène à un petit de moins de six mois, et ne donnez jamais d’acide acétylsalicylique (AAS), comme l’Aspirine®, à un enfant et à un adolescent.
- Au besoin, appliquez de la lotion à la calamine sur les éruptions afin de calmer les démangeaisons.
On ne peut prévenir l’érythème infectieux.
Hygiène de base. Les mesures habituelles d’hygiène peuvent cependant aider à protéger contre les infections en général :
- Lavage des mains.Se laver les mains avec du savon après avoir été en contact avec une personne infectée ou avoir touché un objet qu’a manipulé cette personne. Laver souvent les mains des jeunes enfants et leur apprendre à le faire eux-mêmes dès que possible, surtout après qu’ils aient toussé, éternué ou mouché leur nez.
- Le mouchoir. Apprendre aux enfants à tousser ou éternuer dans un mouchoir.
- Tousser ou éternuer dans le creux du coude. À défaut de le faire dans un mouchoir, enseigner à l’enfant à tousser ou éternuer dans le creux ou le pli de son coude plutôt que dans sa main.
- Désinfection des surfaces de transmission. Nettoyer soigneusement les jouets, robinets et poignées de portes, de préférence avec un nettoyant renfermant de l’alcool.
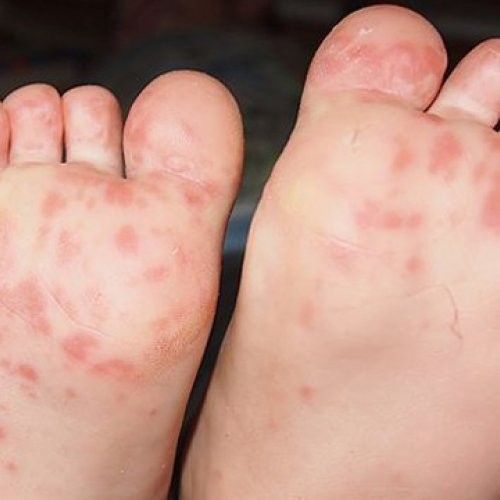
La maladie pieds-mains-bouche
Les symptômes
Votre enfant :
- a un mal de gorge, de la fièvre, des maux de tête ou une perte d’appétit;
- parfois, de la toux, le nez qui coule, une diarrhée ou des vomissements peuvent être présents;
- a des boutons rouges, surmontés de cloques (petites bulles), dans la bouche. Ces petites vésicules sont douloureuses et occasionnent un mal de gorge;
- a aussi de petites vésicules sur la paume des mains, la plante des pieds et sur les fesses. On peut parfois les retrouver ailleurs sur le corps 1 ou 2 jours après leur apparition dans la bouche. Sur le corps, cette éruption peut être sensible au toucher, mais ne démange pas.
Consultez le médecin si votre enfant :
- vomit souvent;
- respire rapidement;
- a de graves maux de gorge;
- a très mal à la tête et a des raideurs dans le cou;
- est confus ou somnole de façon inhabituelle;
- a des convulsions.
Rendez-vous aux urgences si votre enfant :
- présente des signes de déshydratation.
En cas de doute, n’hésitez pas à contacter la ligne Info-Santé (8-1-1).
Qu’est-ce que la maladie pieds-mains-bouche?
La maladie ou le syndrome pieds-mains-bouche est une maladie infectieuse virale qui touche principalement les jeunes enfants. Elle apparaît par épidémie en été et au début de l’automne, provoquant l’apparition de petites vésicules dans la bouche et sur la paume des mains et la plante des pieds.
Très contagieuse, elle est, la plupart du temps, due au virus Coxsackie A16, et parfois à l’entérovirus 71. La maladie se propage facilement au contact des mains, des aliments ou d’objets infectés par la salive, les sécrétions ou les selles de l’enfant. Le virus peut vivre de 8 à 12 semaines dans les selles après le début de la maladie.
Cette maladie est le plus souvent bénigne.
Âge : Bien que le virus soit très répandu, la maladie touche principalement des enfants de 6 mois à 4 ans. Durée de la maladie : Elle guérit habituellement en 1 semaine. Les lésions dans la bouche peuvent persister plusieurs semaines, mais les vésicules sur les mains et les pieds disparaissent généralement en 4 à 7 jours. Période de contagion : La durée de la maladie, soit environ 7 jours. Mais le virus peut rester présent dans les selles de 8 à 12 semaines. Mode de transmission : Par contact direct et indirect avec la salive ou les selles d’une personne infectée (objets, aliments, etc.). Période d’incubation : de 4 à 6 jours. |
Complications
Des complications surviennent que très rarement et concernent principalement les infections causées par l’entérovirus 71, soit la source la plus rare de l’infection. Les plus fréquentes sont l’encéphalite et la méningite virale. La plupart des décès liés à la maladie sont dus à un oedème ou à une hémorragie pulmonaire.
Les cas de pieds-mains-bouche guérissent spontanément et il n’existe pas de traitement ou d’antibiotique contre cette infection. N’essayez pas de percer les vésicules. Elles disparaîtront après 4 à 7 jours.
Par contre, on peut aider à soulager les symptômes :
- Vous pouvez donner à votre enfant de l’acétaminophène ou du paracétamol pour abaisser la fièvre et soulager l’inconfort.
- S’il est assez vieux, incitez-le à se gargariser la bouche avec de l’eau salée pour soulager ses maux de gorge (½ c. à thé de sel dans 1 tasse d’eau tiède).
- Assurez-vous que votre enfant boit beaucoup (de préférence de l’eau ou du lait, car les jus sont acides et avivent la douleur) et s’il a de l’appétit, continuer à l’alimenter. S’il a mal à la gorge et a du mal à avaler, offrez-lui de la crème glacée, des compotes ou du yogourt.
Veillez à ce que votre enfant se lave les mains soigneusement et fréquemment, surtout après être allé aux toilettes et avant de manger (faites-le pour lui s’il est trop jeune).
Assurez-vous que toutes les personnes qui sont en contact avec votre enfant se lavent aussi les mains. Lavez-vous les mains après l’avoir amené aux toilettes, après avoir changé sa couche, l’avoir mouché et avant de le nourrir, de lui donner un médicament, etc.
Lavez et désinfectez les objets et les lieux qui ont été en contact avec les vomissures ou avec les selles de votre enfant, comme la toilette.
Le malade sera contagieux pendant toute la durée de la maladie. Une fois la fièvre disparue, il n’est plus nécessaire de garder l’enfant à la maison.
La scarlatine
Votre enfant :
- à une fièvre élevée;
- souffre d’un mal de gorge intense qui l’empêche d’avaler. Il présente les symptômes d’une angine;
- a mal au ventre et vomit parfois;
- a une éruption cutanée rougeâtre (la peau est plus rosée et présente de petits boutons) qui apparaît d’abord au cou et aux plis de flexion (aisselle, coude, cuisse) dans les 24 heures suivant les premiers symptômes. Elle peut s’étendre au reste du corps en 2 ou 3 jours. La peau prend alors la texture du papier sablé.
- à un enduit blanchâtre sur la langue. Lorsque celui-ci disparaît, la langue prend une couleur rouge vif, comme une framboise.
Consultez le médecin si votre enfant a une angine ou s’il présente les symptômes décrits ci-dessus pour confirmer le diagnostic.
Demandez une aide médicale d’urgence (9-1-1) si votre enfant :
- a également très mal aux oreilles ou à la tête;
- à des convulsions;
- à une température qui dépasse (40 °C (104 °F) ou plus).
La scarlatine est une infection causée par un type de streptocoque (bactérie) qui produit des toxines. Dans de rares cas, l’éruption peut survenir sans être précédée d’un mal de gorge.
L’infection est contagieuse.Des complications, bien que rares, peuvent survenir (elles touchent les oreilles, les reins ou les articulations) si la scarlatine n’est pas traitée. Il est essentiel de consulter un médecin.
Âge : la scarlatine touche surtout les enfants de 5 ans à 15 ans. Mode de transmission : par des gouttelettes de sécrétion en suspension dans l’air lorsqu’une personne infectée tousse ou éternue, ou par contact avec des objets contaminés par ces sécrétions (verres, ustensiles de cuisine, jouets, mains, etc.). Période d’incubation : de 3 à 5 jours. Durée de la maladie : le mal de gorge dure de 2 à 3 jours, et l’éruption cutanée, environ 1 semaine, après quoi la peau de l’enfant peut desquamer. Période de contagion : cesse 2 jours après que l’enfant a commencé à prendre des antibiotiques. Mais, s’il ne suit pas de traitement, il peut être contagieux pendant 21 jours. Quarantaine : l’enfant peut retourner à la garderie ou à l’école 48 heures après avoir commencé un traitement aux antibiotiques. Vaccin : il n’existe pas de vaccin contre la scarlatine. Par ailleurs, on peut contracter la maladie même quand on l’a déjà eue. |
Le traitement antibiotique permet de réduire la durée de la maladie, ainsi que de prévenir les complications et la propagation de l’infection. Il est très important de poursuivre le traitement pendant toute la durée prescrite, même si les symptômes ont disparu. Interrompre le traitement peut entraîner une rechute, causer des complications et contribuer à l’antibiorésistance.
Soins et conseils pratiques- Favorisez les activités calmes. S’il n’est pas nécessaire que votre enfant garde le lit toute la journée, il doit se reposer.
- Donnez-lui souvent à boire : de l’eau, du jus, de la soupe. Évitez les jus trop acides (orange, limonade, raisin), qui accentuent le mal de gorge.
- Offrez-lui des aliments mous (purées, yogourt, crème glacée, etc.) en petites quantités, 5 ou 6 fois par jour.
- Si l’air est sec, humidifiez l’air de sa chambre. Utilisez, de préférence, un humidificateur à vapeur froide. Évitez les vaporisateurs et les humidificateurs à eau chaude à cause des risques de brûlures. Nettoyez fréquemment l’appareil afin de prévenir sa contamination par des bactéries ou par des champignons.
- Invitez votre enfant à se gargariser quelques fois par jour avec 2,5 ml (½ c. à thé) de sel dilué dans un verre d’eau tiède.
- Pour soulager sa douleur et sa fièvre, donnez-lui de l’acétaminophène (Tylenol®, Tempra®, Panadol®, etc.) ou de l’ibuprofène (Advil®, Motrin®, etc.) en vous conformant aux indications et en respectant les doses recommandées en fonction de son âge. Ne donnez pas d’ibuprofène à un bébé de moins de 6 mois et ne donnez jamais d’acide acétylsalicylique (AAS), comme l’Aspirine®, à un enfant ou à un adolescent.
On ne peut prévenir la scarlatine.
Hygiène de base. Les mesures habituelles d’hygiène peuvent aider à protéger contre les infections en général :
- Le lavage des mains.Il faut se laver les mains avec du savon après avoir été en contact avec une personne infectée ou après avoir touché un objet manipulé par elle. Il faut laver souvent les mains des jeunes enfants et leur apprendre à le faire eux-mêmes dès que possible, surtout après qu’ils aient toussé ou éternué, ou après qu’ils se soient mouchés.
- L’utilisation du mouchoir. Apprenez à votre enfant à tousser ou à éternuer dans un mouchoir.
- Le fait de tousser ou d’éternuer dans le creux du coude. Apprenez à votre enfant à tousser ou à éternuer dans le creux de son coude plutôt que dans sa main s’il n’a pas de mouchoir.
- La désinfection des surfaces de transmission. Nettoyez soigneusement les jouets, les robinets et les poignées des portes, de préférence avec un nettoyant renfermant de l’alcool.
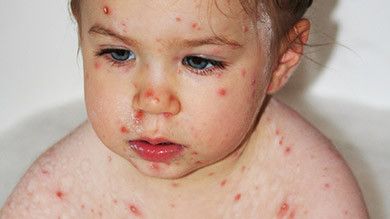
La varicelle
Les symptômes
Votre enfant :
- à un peu de fièvre;
- est peut-être fatigué;
- a des taches rouges qui ressemblent à des piqûres d’insectes, d’abord sur l’abdomen, le dos ou la figure, puis sur tout le corps, y compris le cuir chevelu, la bouche, le nez, les oreilles et les organes génitaux.
Les taches se transforment en petites cloques remplies d’un liquide clair, qui éclatent et sèchent, formant une croûte brunâtre. - se plaint que « ça pique! » (démangeaisons intenses).
Consultez le médecin si votre enfant :
- a de la fièvre durant plus de 48 heures;
- à une nouvelle poussée de fièvre qui survient autour du 4e jour;
- à un bouton qui grossit beaucoup et qui devient douloureux;
- à une rougeur qui s’étend autour des lésions;
- souffre d’une toux importante.
La varicelle, familièrement appelée « picote », est une maladie infectieuse très contagieuse causée par le virus de l’herpès zoster. Chez l’enfant - à l’exception du nourrisson -, elle est généralement sans danger.
Parce que la varicelle peut laisser de petites cicatrices si les lésions sont importantes ou infectées, comme en cas d’impétigo, il est important de ne pas se gratter. Les complications graves (pneumonie, encéphalite, streptocoque invasif) sont très rares.
Après avoir eu la varicelle, on est immunisé à vie contre cette maladie. Cependant, chez une partie de la population, le virus peut ressurgir à l’âge adulte et causer le zona.
Âge : les enfants de 1 an à 12 ans sont particulièrement touchés; la varicelle est rare chez les enfants de moins de 6 mois. Durée de la maladie : de 7 à 10 jours; normalement, les lésions ont complètement disparu au bout de 2 semaines. Période de contagion : surtout durant les 2 jours qui précèdent l’éruption des premiers boutons et, à un moindre degré, jusqu’à ce que les cloques aient séché et formé une croûte (7e jour environ). Mode de transmission : par contact cutané, direct ou indirect (avec des objets contaminés), ou par voie aérienne (inhalation de gouttelettes en suspension dans l’air lorsqu’une personne infectée éternue ou tousse). Période d’incubation : de 10 à 21 jours, le plus souvent de 13 à 17 jours. |
Êtes-vous enceinte?En cas de grossesse, la maladie peut entraîner une infection grave. Si vous avez été exposée au virus de la varicelle et si vous n’êtes pas immunisée contre la maladie (si vous n’avez pas eu la varicelle et si vous n’avez pas reçu le vaccin), consultez d’urgence un médecin afin de recevoir un traitement adapté à votre état. |
La prescription du médecin
Il n’est pas toujours nécessaire de voir le médecin lorsqu’un enfant a la varicelle. Souvent, il est possible d’établir le diagnostic par téléphone. Si vous devez emmener votre enfant à l’hôpital ou chez le médecin, mentionnez le fait qu’il a ou qu’il pourrait avoir la varicelle.
Les antibiotiques sont inutiles dans le cas de la varicelle, comme ils le sont dans le cas de toutes les infections virales. Le médecin peut, cependant, en prescrire en cas de complications (infection bactérienne).
Soins et conseils pratiques
- Donnez à votre enfant des bains d’eau tiède toutes les 3 ou 4 heures durant les premiers jours suivant l’éruption. Pour aider à soulager ses démangeaisons, vous pouvez ajouter à l’eau de son bain de la poudre d’avoine colloïdale (par exemple, Aveeno®) ou du bicarbonate de soude (30 ml ou 2 c. à table de poudre dans une baignoire remplie d’environ 10 cm d’eau). Après le bain, séchez votre enfant en le tapotant doucement avec une serviette douce.
- Appliquez des compresses d’eau froide sur ses lésions ou frottez-les délicatement avec de la glace.
- Appliquez une lotion à la calamine sur ses lésions, sauf près de ses yeux. Quoique très populaire, cette thérapie n’est probablement pas efficace. Autre produit disponible : le Caladryl®, une lotion composée de calamine et de Bénadryl® qui diminue beaucoup le prurit (démangeaisons). Appliqué sous forme de lotion, le Bénadryl® peut provoquer une réaction allergique importante.
- En cas de fortes démangeaisons, appliquez sur les lésions un analgésique topique ou donnez à votre enfant un antihistaminique (sans ordonnance). Consultez le médecin ou le pharmacien.
- Au besoin, donnez-lui de l’acétaminophène (Tylenol®, Tempra®, Panadol®, etc.) en vous conformant aux indications et en respectant les doses recommandées en fonction de l’âge de votre enfant. Ne donnez pas d’ibuprofène ni d’acide acétylsalicylique (AAS), comme l’Aspirine®, à un enfant et à un adolescent.
- Faites-lui porter des vêtements doux et légers, en coton, et évitez la laine et les tissus rugueux ou synthétiques.
- Coupez-lui les ongles et limez-les afin d’éviter qu’il se blesse et s’infecte en se grattant. Lavez-lui fréquemment les mains et les ongles. Faites-lui porter des gants légers et confortables pendant la nuit.
Devez-vous garder votre enfant à la maison? Oui, mais peut-être seulement pendant 2 ou 3 jours, le temps qu’il reprenne des forces et qu’il se sente assez en forme pour retourner à l’école. |
La Société canadienne de pédiatrie et le Comité national de l’immunisation (Canada) recommandent que tous les enfants de 12 mois et plus soient vaccinés contre la varicelle. Au Québec, un programme de vaccination systématique (et gratuit) est en place depuis 2006. On estime que de 70 % à 90 % des enfants vaccinés ne contracteront jamais la varicelle et que ceux qui seront frappés auront une forme atténuée de la maladie (symptômes moins graves et contagiosité réduite dans 95 % des cas).
En septembre 2011, la Société canadienne de pédiatrie a recommandé qu’une deuxième dose du vaccin soit administrée aux enfants afin de prévenir les cas de « varicelle atténuée ». Au Québec, la santé publique étudie la possibilité d’introduire une deuxième dose dans le programme de vaccination systématique et gratuit.
À part la vaccination, il existe peu de moyens efficaces de prévenir la varicelle. Les enfants qui ne sont pas vaccinés (et qui n’ont pas déjà eu la varicelle) contractent presque à coup sûr cette maladie après avoir été contact avec un enfant infecté.
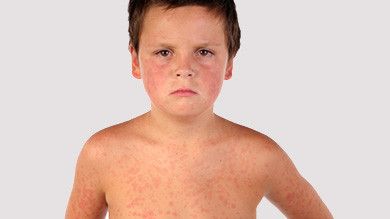
La rubéole
Les symptômes
Votre enfant :
- présente une éruption cutanée rouge (petites taches roses ou rouges), un peu surélevée, le plus souvent discrète, sur le visage et sur le tronc;
- à une fièvre généralement modérée, qui dure 2 ou 3 jours;
- à les ganglions du cou enflés.
Consultez le médecin si vous croyez que votre enfant a la rubéole afin qu’il confirme le diagnostic.
Demandez une aide médicale d’urgence (9-1-1) si votre enfant :
- a mal à la tête ou aux articulations;
- présente une éruption importante et étendue;
- a une fièvre persistante, ou une température atteignant ou dépassant 40 °C (104 °F) ou, dans le cas d’un enfant de moins de 6 mois, 38 °C (100 °F).
La rubéole est une maladie contagieuse causée par un virus. Elle est sans danger, et ses symptômes passent souvent inaperçus chez les jeunes enfants.
Âge : avant l’implantation des campagnes de vaccination contre la rubéole, la maladie touchait surtout les enfants de 5 ans à 9 ans et les adultes. Durée de la maladie : environ 3 jours. Période de contagion : environ 1 semaine avant l’éruption cutanée et 1 semaine après. Mode de transmission : par voie aérienne (toux, éternuement, etc.), de personne à personne. Période d’incubation : de 2 à 3 semaines. Quarantaine : l’enfant doit rester à la maison; il ne peut retourner à l’école ni à la garderie qu’une semaine après l’apparition de l’éruption cutanée. Vaccin : Le calendrier de vaccination systématique comprend l’immunisation (la protection) contre la rubéole. Voir Comment. |
Comment traiter? La prescription du médecin
À moins de complications, la rubéole ne nécessite aucun traitement médical.
Soins et conseils pratiques
- Favorisez les activités calmes.
- Pour soulager la douleur et la fièvre de votre enfant, donnez-lui de l’acétaminophène (Tylenol®, Tempra®, Panadol®, etc.) ou de l’ibuprofène (Advil®, Motrin®, etc.) en vous conformant aux indications et en respectant les doses recommandées en fonction de son âge. Ne donnez pas d’ibuprofène à un bébé de moins de 6 mois et ne donnez jamais d’acide acétylsalicylique (AAS), comme l’Aspirine®, à un enfant ni à un adolescent.
- Surveillez l’évolution de l’éruption et de la fièvre. En cas d’apparition d’autres symptômes (mal d’oreilles ou de tête, vomissements, convulsions, fièvre), il est souhaitable de consulter un médecin.
Le calendrier de vaccination systématique prévoit l’administration de 2 doses du vaccin RRO (rougeole, rubéole, oreillons) : une première injection à 12 mois, et une deuxième à 18 mois.
| Les autorités de santé publique recommandent à toutes les femmes en âge de procréer de s’assurer qu’elles sont immunisées contre le virus de la rubéole avant de tomber enceinte. Si vous n’avez pas de preuve écrite de vaccination (comme, par exemple, votre carnet de santé), vous devez passer un test sanguin pour savoir si vous êtes protégée contre la rubéole. Si l’analyse sanguine indique que vous n’êtes pas immunisée contre la maladie, vous devriez recevoir immédiatement le vaccin RRO (contre la rougeole, la rubéole et les oreillons). Vous ne pouvez pas recevoir le vaccin durant votre grossesse. Si vous êtes déjà enceinte, consultez un médecin dans les plus brefs délais. Si une femme enceinte non vaccinée contracte la rubéole, des complications sont possibles; elles varient selon le stade de la grossesse. Pendant sa croissance, le foetus peut être infecté et souffrir du syndrome de rubéole congénitale; le bébé risque alors de naître aveugle ou sourd, ou de souffrir de malformations cardiaques. La rubéole peut ne pas causer de symptômes et passer inaperçue, d’où l’importance d’être vaccinée avant de tomber enceinte. Au cas où vous n’êtes pas immunisée et que vous entrez en contact avec une personne infectée, vous devez consulter rapidement votre médecin, qui assurera un suivi particulier.
|
La rougeole
Les symptômes
Votre enfant :
- souffre d’une fièvre élevée (40 °C (104 °F) ou plus);
- a des éruptions (taches) rouges en relief qui ont commencé au visage environ 3 à 5 jours après le début de la fièvre, puis qui s’étendent sur l’ensemble de son corps; a les yeux rouges et larmoyants;
- présentait des symptômes similaires à ceux d’un rhume les jours précédents : fièvre, toux et écoulement nasal.
Consultez le médecin si vous croyez que votre enfant a la rougeole afin qu’il confirme le diagnostic.
Demandez une aide médicale d’urgence (9-1-1) si votre enfant :
- a mal aux oreilles, à la gorge ou à la tête, ou s’il vomit;
- semble confus, somnolent;
- à la diarrhée;
- à du mal à respirer;
- souffre de convulsions.
La rougeole est une infection généralement sans danger, causée par un virus devenu de plus en plus rare grâce à la vaccination. La maladie est très contagieuse dans le cas de personnes qui ne sont pas immunisées. Les complications ne sont pas fréquentes, mais elles nécessitent une intervention rapide : otite, pneumonie, bronchite, convulsions fébriles et, chez les enfants très jeunes, diarrhée et vomissements. Dans de très rares cas, la rougeole peut être compliquée d’encéphalite.
Âge : les enfants en âge d’aller à la garderie ou à l’école courent plus de risque d’avoir la rougeole. Durée de la maladie : en l’absence de complications, de 1 à 2 semaines. Les taches rouges disparaîtront en 3 ou 4 jours. Période de contagion : de 4 jours avant l’apparition de l’éruption cutanée à 4 jours après. Mode de transmission : par les gouttelettes de salive et par voie aérienne. Période d’incubation : environ 7 à 14 jours avant l’apparition des symptômes. Quarantaine : s’il se sent assez bien, l’enfant pourra retourner à l’école ou à la garderie 4 jours après l’apparition de l’éruption cutanée. Vaccin : Le calendrier de vaccination systématique inclut l’immunisation contre la rougeole. Voir Comment prévenir?. |
La prescription du médecin
En l’absence de complications, la rougeole ne nécessite aucun autre traitement que celui contre de la fièvre. Parfois, le médecin prescrit un antibiotique pour traiter les complications (otite, pneumonie). Dans certaines circonstances et sur avis médical seulement, des suppléments de vitamine A pourront être administrés pour diminuer la sévérité de la maladie et la survenue de certaines complications.
Soins et conseils pratiques
- Favorisez les activités calmes. S’il n’est pas nécessaire que votre enfant garde le lit toute la journée, il doit se reposer.
- Donnez-lui souvent à boire : de l’eau, du jus, de la soupe.
- Pour soulager sa fièvre, donnez-lui de l’acétaminophène (Tylenol®, Tempra®, Panadol®, etc.) ou de l’ibuprofène (Advil®, Motrin®, etc.) en vous conformant aux indications et en respectant les doses recommandées en fonction de son âge. Ne donnez pas d’ibuprofène à un bébé de moins de 6 mois et ne donnez jamais d’acide acétylsalicylique (AAS), comme l’Aspirine®, à un enfant ni à un adolescent.
- Si l’air est sec, humidifiez l’air de sa chambre. Utilisez, de préférence, un humidificateur à vapeur froide. Évitez les vaporisateurs et les humidificateurs à eau chaude à cause des risques de brûlures. Nettoyez fréquemment l’appareil afin de prévenir sa contamination par des bactéries ou par des champignons.
- Surveillez les signes de complications : maux d’oreilles, de gorge ou de tête, vomissements, diarrhée, troubles respiratoires ou convulsions.
Le calendrier de vaccination systématique prévoit l’administration de 2 doses du vaccin RRO (rougeole, rubéole, oreillons) : une première injection à 12 mois et une deuxième à 18 mois.
| Contracter la rougeole durant la grossesse peut entraîner une fausse couche, une naissance prématurée ou la naissance d’un bébé de faible poids. Si vous prévoyez devenir enceinte au cours des mois qui viennent ou si vous êtes simplement en âge de procréer, assurez-vous avec votre médecin que vous êtes immunisée. Souvenez-vous que le vaccin doit être administré au moins 30 jours avant que vous deveniez enceinte et qu’il doit s’écouler 1 mois entre les 2 doses. Si vous êtes enceinte, que vous n’êtes pas immunisée contre la rougeole et que vous avez été en contact avec une personne atteinte dans les 7 derniers jours, consultez un médecin pour qu’il juge si une prévention est nécessaire. La même procédure s’applique s’il s’agit d’un enfant de moins de 12 mois qui a été exposé à la rougeole. |
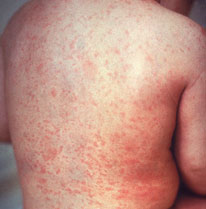
La roséole
Les symptômes
Votre enfant :
- présente une forte fièvre qui dure de 3 jours à 1 semaine;
- souffre d’un léger mal de gorge, a le nez qui coule ou les ganglions du cou enflés;
- a, par la suite, une éruption cutanée : de petites taches rosées apparaissent sur sa peau. Elles s’étendent sur le haut de son corps et sur son cou, et couvrent parfois son visage, ses bras et ses jambes. Cette éruption dure de 1 à 3 jours.
Consultez le médecin si votre enfant :
- a de la fièvre depuis plus d’une semaine;
- à une température corporelle qui dépasse 39,4 °C (102 °F);
- présente une éruption depuis plus de 3 jours.
Convulsions fébriles. La forte fièvre associée à la roséole cause des convulsions fébriles chez certains enfants. Leur corps ou une partie de leur corps a alors des mouvements ou des contractions involontaires. Consultez la fiche sur la fièvre pour savoir comment réagir dans un tel cas.
La roséole est une maladie contagieuse causée par un virus, l’herpès virus humain (HHV de type 6 ou 7). Elle est habituellement sans danger, et les complications sont très rares. Généralement, l’enfant qui a eu la roséole est immunisé à vie contre ce virus.
Âge : la roséole touche surtout les bébés de 6 mois à 2 ans, mais les enfants de 3 mois à 4 ans peuvent aussi l’attraper. Durée de la maladie : de 4 jours à 10 jours. Période de contagion : l’enfant est probablement contagieux avant l’éruption cutanée ou même avant l’apparition de tout symptôme. Mode de transmission : la maladie se transmet par la salive ou par les sécrétions des voies respiratoires (nasales ou buccales) d’une personne infectée. Période d’incubation :entre 5 jours et 15 jours. Vaccin : il n’existe pas de vaccin contre cette maladie. |
La prescription du médecin
Aucun traitement n’est nécessaire.
Soins et conseils pratiques
Vous pouvez soulager l’enfant qui a une forte fièvre :
- Gardez-le à la maison tant qu’il a de la fièvre. Assurez-vous qu’il boit beaucoup et qu’il se repose.
- Lavez-le avec une éponge imbibée d’eau tiède. L’eau froide lui donnerait des frissons, ce qui ferait plutôt augmenter sa température. Évitez les frictions à l’alcool ou à la glace.
- Au besoin, pour soulager sa fièvre, donnez-lui de l’acétaminophène (Tylenol®, Tempra®, Panadol®, etc.) ou de l’ibuprofène (Advil®, Motrin®, etc.) en vous conformant aux indications et en respectant les doses recommandées en fonction de son âge. Ne donnez pas d’ibuprofène à un bébé de moins de 6 mois et ne donnez jamais d’acide acétylsalicylique (AAS), comme l’Aspirine®, à un enfant ni à un adolescent.
Lorsque sa fièvre tombe et que son éruption cutanée apparaît, l’enfant n’est plus contagieux, et sa maladie est pratiquement guérie.
On ne peut prévenir la roséole.
Les oreillons
Les symptômes
Votre enfant :
- à une fièvre modérée;
- a mal à la tête et aux oreilles;
- a les joues enflées et sensibles dans la partie comprise entre les mâchoires et les oreilles (d’un seul côté ou des deux).
Consultez le médecin si vous croyez que votre enfant a les oreillons afin qu’il confirme le diagnostic.
Demandez une aide médicale d’urgence (911) si votre enfant :
- à une fièvre qui excède 40 °C (104 °F);
- semble avoir des raideurs dans le cou;
- souffre de convulsions, d’étourdissements ou d’un gros mal de tête;
- se plaint de douleurs abdominales.
- si c’est un garçon, consultez également si l’un des testicules ou les deux testicules sont enflés et sensibles.
- Qu’est-ce que les oreillons?
Il s’agit d’une maladie contagieuse causée par un virus. Elle est rare depuis que la vaccination systématique a été adoptée au Canada, à la fin des années 1960. L’infection cause une enflure de l’une ou des deux glandes parotides proches des oreilles. Les joues enflent, et la douleur est souvent importante lorsque l’enfant mastique ou avale les aliments.
Dans la plupart des cas, la maladie guérit d’elle-même et ne nécessite pas d’intervention. Rarement, il peut y avoir certaines complications : il arrive que l’infection se propage au pancréas (pancréatite), au cerveau (encéphalite), aux méninges (méningite) ou aux glandes sexuelles (principalement chez les garçons).
Après avoir contracté une fois les oreillons ou après avoir été vacciné contre cette maladie, on est, normalement, immunisé à vie.
Âge : les enfants de 5 ans à 14 ans sont particulièrement touchés; les enfants de moins de 12 mois le sont rarement. Mode de transmission : par les gouttelettes de salive d’une personne contaminée. Période d’incubation : habituellement, de 16 à 18 jours. Durée de la maladie : de 10 à 12 jours. Période de contagion : jusqu’à 6 jours avant l’apparition des symptômes et 6 jours après leur disparition. Quarantaine : consultez le médecin pour savoir quand votre enfant pourra retourner à l’école ou à la garderie. Vaccin : le calendrier de vaccination systématique prévoit l’immunisation contre les oreillons. Voir Comment prévenir?. |
La prescription du médecin
Sauf en cas de complications, les oreillons ne nécessitent aucune prise en charge médicale.
Soins et conseils pratiques
- Favorisez les activités calmes et le repos.
- Donnez souvent à boire à votre enfant : de l’eau, du jus, de la soupe. Évitez les jus trop acides (orange, limonade, raisin), qui augmentent la douleur des glandes salivaires.
- Offrez à votre enfant des aliments mous (purées, yogourt, crème glacée, etc.) en petites quantités, 5 ou 6 fois par jour.
- Pour soulager sa douleur et sa fièvre, donnez-lui de l’acétaminophène (Tylenol®, Tempra®, Panadol®, etc.) ou de l’ibuprofène (Advil®, Motrin®, etc.) en vous conformant aux indications et en respectant les doses recommandées en fonction de son âge. Ne donnez pas d’ibuprofène à un petit de moins de 6 mois, et ne donnez jamais d’acide acétylsalicylique (AAS), comme l’Aspirine®, à un enfant ni à un adolescent.
- Surveillez les signes de complications : fièvre qui atteint 40 °C (104 °F), raideurs dans le cou, convulsions, étourdissements, gros mal de tête, douleurs abdominales, enflure ou sensibilité de l’un ou des deux testicules.
Le calendrier de vaccination systématique prévoit l’administration de 2 doses du vaccin RRO (rougeole, rubéole, oreillons) : une première injection a lieu à 12 mois; une deuxième est administrée à 18 mois.
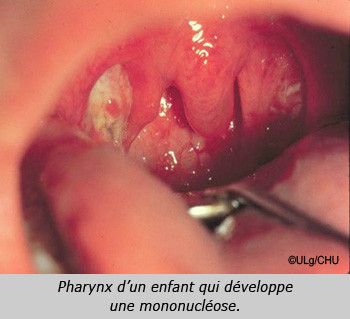
La mononucléose
Les symptômes
Votre adolescent :
- est très fatigué;
- a mal à la gorge, et les ganglions de son cou (sur les côtés et à l’arrière du cou) sont sensibles et enflés;
- a de fortes fièvres, qui grimpent parfois à 40,5 °C (104,9 °F) en fin de journée;
- a des maux de tête ou des courbatures, ou semble manquer d’appétit.
Consultez le médecin si vous ne notez aucune amélioration de ses symptômes après une semaine.
Demandez une aide médicale d’urgence (9-1-1) si votre ado :
- ressent une douleur aiguë en haut et à gauche de l’abdomen, ou s’il a de la difficulté à respirer en raison d’un mal de gorge violent.
Qu’est-ce que la mononucléose?
La mononucléose est habituellement causée par le virus d’Epstein-Barr (un virus de la famille des herpès). Celui-ci est contagieux, mais moins que ceux qui provoquent le rhume ou la grippe. Il se transmet souvent par un contact direct avec la salive d’une personne infectée, d’où le nom de « maladie du baiser » qu’on a souvent donné à la mononucléose. Comme il n’entraîne pas, généralement, beaucoup de toux ni d’éternuements, il est rarement transmis par des gouttelettes de sécrétions nasales ou buccales en suspension dans l’air. On peut cependant attraper cette maladie en partageant des ustensiles de cuisine, des couverts, des boissons, des cigarettes, etc.
La mononucléose est une maladie relativement bénigne, qui disparaît habituellement d’elle-même, sans traitement médical spécifique. Cependant, elle nécessite beaucoup de repos afin de prévenir les complications, notamment une rupture de la rate. Il faut savoir que la mononucléose provoque une enflure de cet organe, qui devient plus fragile. C’est pourquoi les adolescents souffrant de mononucléose doivent s’abstenir de pratiquer des sports violents ou de faire des efforts importants, comme soulever des poids lourds. Les complications peuvent entraîner une légère jaunisse, de l’anémie, une inflammation du muscle cardiaque (myocardite) ou une paralysie faciale temporaire.
Une fois qu’on a été infecté par le virus d’Epstein-Barr, on est immunisé à vie. On estime que la moitié des enfants de 5 ans l’ont déjà attrapé (sans avoir pour autant souffert de mononucléose). Environ 90 % des adultes de 40 ans seraient immunisés contre cette maladie.
Âge : les adolescents et les jeunes adultes sont particulièrement touchés. Le virus qui cause la mononucléose peut toucher les jeunes enfants mais, dans leur cas, il provoque une infection des voies respiratoires supérieures qui n’est pas grave. Les enfants ne présentent pas les symptômes classiques de la mononucléose et, avant l’adolescence, une infection par ce virus passe souvent inaperçue. Durée de la maladie : les symptômes principaux disparaissent au bout de 2 à 3 semaines, mais l’état de fatigue dure parfois pendant quelques mois. Période de contagion : la mononucléose est contagieuse quelques jours avant l’apparition de ses symptômes, et plusieurs mois après sa guérison. On recommande aux personnes en ayant souffert de s’abstenir de donner du sang les 6 premiers mois au moins qui suivent le moment où ils ont attrapé la maladie. Mode de transmission : la mononucléose se transmet par contact direct ou indirect avec la salive d’une personne infectée et, plus rarement, au moment d’une transfusion sanguine. Période d’incubation : de 4 à 6 semaines. La période d’incubation est plus courte dans le cas des jeunes enfants. Ceux-ci seront infectés par le virus d’Epstein-Barr, mais ne présenteront souvent peu ou pas de symptômes. Quarantaine : il n’est pas vraiment nécessaire ni utile de mettre votre ado en quarantaine. Cependant, il aura besoin de beaucoup de repos, et il devra probablement abandonner plusieurs activités physiques exigeantes pendant au moins 2 mois. Vaccin : il n’existe pas encore de vaccin contre le virus d’Epstein-Barr. |
- Permettez à votre ado de se reposer énormément. Il devra probablement manquer l’école selon les recommandations du médecin. Il devra aussi éviter les gros efforts, et s’abstenir de pratiquer toute activité physique intense et tout sport de contact durant au moins 2 mois.
- Pour soulager sa douleur ou abaisser sa fièvre, donnez-lui de l’acétaminophène (Tylenol®, etc.) ou de l’ibuprofène (Advil®, Motrin®, etc.). Ne donnez pas d’acide acétylsalicylique (AAS), comme l’Aspirine®, à un adolescent.
- Offrez-lui fréquemment des boissons fraîches : privilégiez l’eau et certains jus. Évitez les boissons gazeuses, ainsi que les jus d’orange, de citron et de pamplemousse (famille des agrumes), qui peuvent irriter les tissus enflammés de la gorge.
- Les bonbons durs sans sucre et les pastilles qui contiennent du miel, des herbes ou de la pectine peuvent soulager le mal de gorge.
- Invitez-le à se gargariser quelques fois par jour avec 2,5 ml (1/2 c. à thé) de sel dilué dans un verre d’eau tiède.
- Humidifiez l’air de sa chambre : utilisez de préférence un humidificateur à vapeur froide. Évitez les vaporisateurs et les humidificateurs à eau chaude à cause des risques de brûlures. Nettoyez fréquemment l’appareil afin de prévenir sa contamination par des bactéries ou par des champignons.
La mononucléose résulte d’une infection virale. Il est donc inutile de donner des antibiotiques, sauf dans le cas où elle se complique d’une infection bactérienne (angine streptococcique, sinusite, amygdalite, etc.).
Au besoin, le médecin prescrira des corticostéroïdes pour traiter certaines complications de la maladie, comme une augmentation anormale des amygdales. En cas de surinfection bactérienne, il peut aussi être justifié de prescrire des antibiotiques. Si possible, le médecin évitera les antibiotiques de la famille de la pénicilline, qui provoque des éruptions cutanées importantes chez 90 % des personnes atteintes de mononucléose. Ces éruptions ressemblent à une allergie sans en être une.
Attention! Si votre enfant doit prendre des antibiotiques, administrez-lui ce médicament durant toute la période prescrite par le médecin, même s’il se sent mieux au bout de quelques jours. Interrompre un traitement antibiotique peut causer une rechute ou des complications et entraîner l’antibiorésistance.
Vous ne pouvez prévenir une infection par le virus d’Epstein-Barr, mais il faudrait que vous expliquiez à votre ado malade comment éviter de contaminer les autres.
- Il doit se garder d’échanger les ustensiles de cuisine, les verres et les plats. Il doit aussi les nettoyer soigneusement.
- Il ne faut pas qu’il partage de nourriture.
- Il doit bien se laver les mains.
- Il faut qu’il protège les autres contre ses éternuements.
- Il doit éviter les baisers sur la bouche.
- Il faut qu’il attende au moins 6 mois après l’apparition de ses symptômes avant de faire un don de sang.
http://naitreetgrandir.com/fr/mauxenfants/indexmaladiesa_z/fiche.aspx?doc=naitre-grandir-sante-enfant-mononucleose-maladie-baiserBas du formulaire